–Т–Є—А—Г—Б –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞
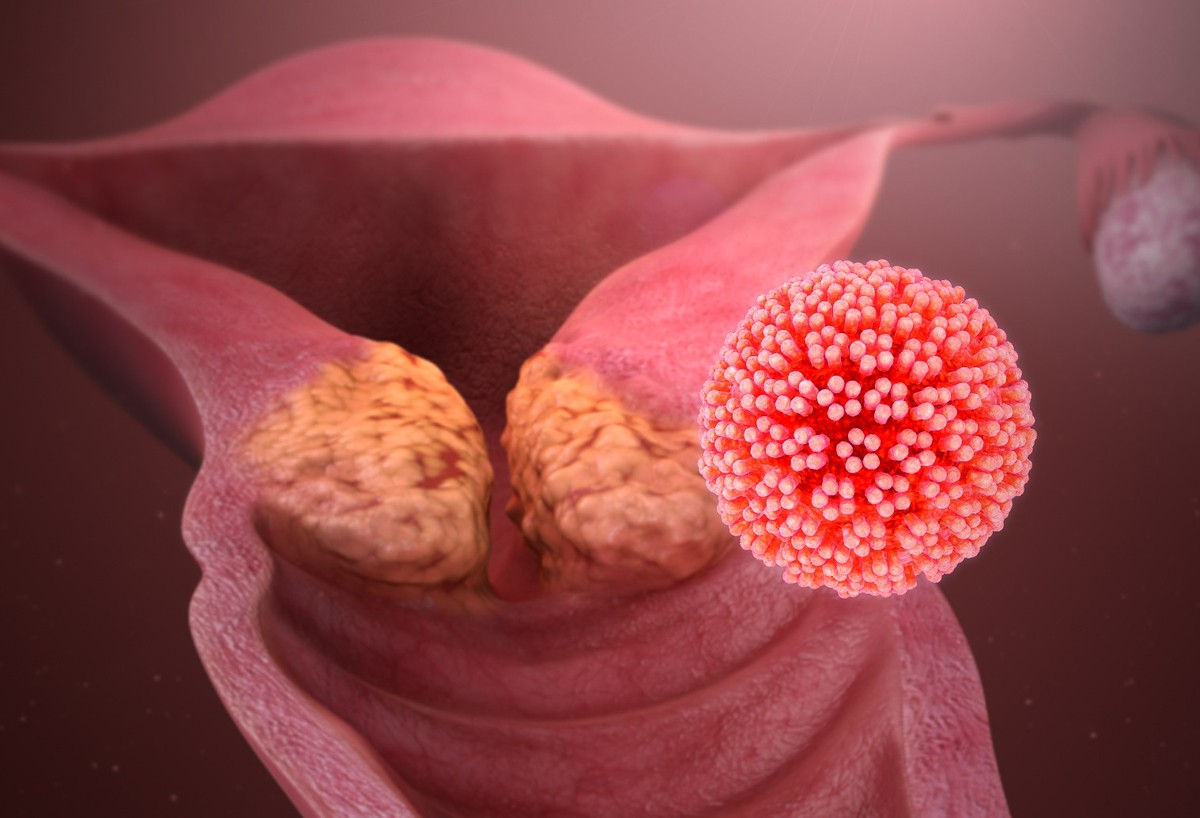
–Т–Є—А—Г—Б –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞ - –Њ–і–љ–∞ –Є–Ј —Б–∞–Љ—Л—Е —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–љ—Л—Е –Є–љ—Д–µ–Ї—Ж–Є–є, –њ–µ—А–µ–і–∞–≤–∞–µ–Љ—Л—Е –њ–Њ–ї–Њ–≤—Л–Љ –њ—Г—В–µ–Љ. –Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –Њ–њ–Є—Б–∞–љ–Њ –±–Њ–ї–µ–µ 100 —В–Є–њ–Њ–≤ —Н—В–Њ–≥–Њ –≤–Є—А—Г—Б–∞, –Ї–Њ—В–Њ—А—Л–µ –≤—Л–Ј—Л–≤–∞—О—В —А–∞–Ј–ї–Є—З–љ—Л–µ –њ—А–Њ–±–ї–µ–Љ—Л –і–ї—П —З–µ–ї–Њ–≤–µ—З–µ—Б–Ї–Њ–≥–Њ –Њ—А–≥–∞–љ–Є–Ј–Љ–∞, –Ї–∞–Ї –і–ї—П –ґ–µ–љ—Б–Ї–Њ–≥–Њ, —В–∞–Ї –Є –і–ї—П –Љ—Г–ґ—Б–Ї–Њ–≥–Њ. –Ґ–Њ –µ—Б—В—М —Н—В–Њ –љ–µ —В–Њ–ї—М–Ї–Њ –Ї–∞—Б–∞–µ—В—Б—П –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –≤–Њ–њ—А–Њ—Б–Њ–≤, —Н—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –Є —Б–Є–ї—М–љ–Њ–є –њ–Њ–ї–Њ–≤–Є–љ—Л —З–µ–ї–Њ–≤–µ—З–µ—Б—В–≤–∞, –Њ–љ–Є —В–Њ–ґ–µ –љ–∞—Е–Њ–і—П—В—Б—П –њ–Њ–і —Г–і–∞—А–Њ–Љ —Н—В–Њ–≥–Њ –≤–Є—А—Г—Б–∞.
–Ю—Б–љ–Њ–≤–љ–∞—П –њ—А–Є—З–Є–љ–∞, –њ–Њ—З–µ–Љ—Г –Т–Я–І —Г–і–µ–ї—П–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–љ–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ - –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј—М –Љ–µ–ґ–і—Г –≤–Є—А—Г—Б–Њ–Љ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞ –Є —А–∞–Ї–Њ–Љ —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є. 10 –ї–µ—В –љ–∞–Ј–∞–і –љ–µ–Љ–µ—Ж–Ї–Њ–Љ—Г —Г—З–µ–љ–Њ–Љ—Г –•–∞—А–∞–ї—М–і—Г —Ж—Г—А –•–∞—Г–Ј–µ–љ—Г –Ј–∞ –Њ—В–Ї—А—Л—В–Є–µ —Н—В–Њ–є –≤–Ј–∞–Є–Љ–Њ—Б–≤—П–Ј–Є –≤—А—Г—З–µ–љ–∞ –Э–Њ–±–µ–ї–µ–≤—Б–Ї–∞—П –њ—А–µ–Љ–Є—П. –†–∞–Ї —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є – –њ—А–Є—З–Є–љ–∞ —Б–Љ–µ—А—В–љ–Њ—Б—В–Є –Њ–Ї–Њ–ї–Њ 300 —В—Л—Б—П—З –ґ–µ–љ—Й–Є–љ –µ–ґ–µ–≥–Њ–і–љ–Њ –≤ –Љ–Є—А–µ. –Т –†–Њ—Б—Б–Є–Є –≤ —Б—В—А—Г–Ї—В—Г—А–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є —А–µ–њ—А–Њ–і—Г–Ї—В–Є–≤–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л —А–∞–Ї —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є —Б—В–Њ–Є—В –љ–∞ –≤—В–Њ—А–Њ–Љ –Љ–µ—Б—В–µ –њ–Њ –≤—Б—В—А–µ—З–∞–µ–Љ–Њ—Б—В–Є.
–Т–Є–і—Л –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞
–Т–Є—А—Г—Б –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞ –і–µ–ї–Є—В—Б—П –љ–∞ –±–Њ–ї—М—И–Є–µ –≥—А—Г–њ–њ—Л. –Я–µ—А–≤–∞—П –≥—А—Г–њ–њ–∞ – –≤–Є—А—Г—Б—Л, –Ї–Њ—В–Њ—А—Л–µ –Њ—В–љ–Њ—Б—П—В—Б—П –Ї –Њ–љ–Ї–Њ–≥–µ–љ–љ–Њ–Љ—Г —А–Є—Б–Ї—Г, –Ї–Њ—В–Њ—А—Л–µ –≤—Л–Ј—Л–≤–∞—О—В –њ—А–µ–і—А–∞–Ї–Њ–≤—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є –Є —А–∞–Ї —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є, –∞ —В–∞–Ї–ґ–µ —А–∞–Ї –Љ—Г–ґ—Б–Ї–Є—Е –њ–Њ–ї–Њ–≤—Л—Е –Њ—А–≥–∞–љ–Њ–≤, –≥–µ–љ–Є—В–∞–ї–Є–є, —А–∞–Ї –Њ—А–≥–∞–љ–Њ–≤ —А–Њ—В–Њ–≥–ї–Њ—В–Ї–Є, —А–∞–Ї –≤—Г–ї—М–≤—Л. –Т–Є—А—Г—Б–Њ–≤ —Б –Ї–∞–љ—Ж–µ—А–Њ–≥–µ–љ–љ—Л–Љ —А–Є—Б–Ї–Њ–Љ –љ–∞—Б—З–Є—В—Л–≤–∞–µ—В—Б—П 13-14 —В–Є–њ–Њ–≤ –Є–Ј –±–Њ–ї–µ–µ —З–µ–Љ 100 —Б—Г—Й–µ—Б—В–≤—Г—О—Й–Є—Е. –Э–Њ 70% –≤—Б–µ—Е —А–∞–Ї–Њ–≤ —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є —Б–≤—П–Ј–∞–љ—Л —Б –і–≤—Г–Љ—П: —Н—В–Њ 16 –Є 18 —В–Є–њ.
–Т—В–Њ—А–∞—П –≥—А—Г–њ–њ–∞ - –≤–Є—А—Г—Б—Л –љ–µ-–Њ–љ–Ї–Њ–≥–µ–љ–љ–Њ–≥–Њ —В–Є–њ–∞, –Ї–Њ—В–Њ—А—Л–µ —Б–Њ–њ—А—П–ґ–µ–љ—Л —Б –і—А—Г–≥–Є–Љ–Є –њ—А–Њ–±–ї–µ–Љ–∞–Љ–Є: –≥–µ–љ–Є—В–∞–ї—М–љ—Л–µ –±–Њ—А–Њ–і–∞–≤–Ї–Є, –∞–љ–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л–µ –±–Њ—А–Њ–і–∞–≤–Ї–Є, —Н–Ї–Ј–Њ—Д–Є—В–љ—Л–µ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л, –Њ–љ–Є –ґ–µ –Њ—Б—В—А–Њ–Ї–Њ–љ–µ—З–љ—Л–µ –Ї–Њ–љ–і–Є–ї–Њ–Љ—Л, –Ї–Њ—В–Њ—А—Л–µ –љ–µ –љ–µ—Б—Г—В –њ–Њ—Б–ї–µ–і—Б—В–≤–Є–є, —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –ї–µ—В–∞–ї—М–љ—Л–Љ –Є—Б—Е–Њ–і–Њ–Љ.
–Я–µ—А–µ–і–∞—З–∞ –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞
–Ч–∞—А–∞–ґ–µ–љ–Є–µ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –њ–Њ—Б–ї–µ –љ–∞—З–∞–ї–∞ –њ–Њ–ї–Њ–≤–Њ–є –ґ–Є–Ј–љ–Є. –Ф–ї—П —В–Њ–≥–Њ, —З—В–Њ–±—Л —А–∞–Ј–≤–Є–ї—Б—П –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б – –њ—А–µ–і—А–∞–Ї–Њ–≤—Л–є, –Ј–∞—В–µ–Љ —Г–ґ–µ –Њ–љ–Ї–Њ–ї–Њ–≥–Є—П, –њ—А–Њ—Е–Њ–і–Є—В –≤ —Б—А–µ–і–љ–µ–Љ 15-20 –ї–µ—В. –≠—В–Њ –і–Њ—Б—В–∞—В–Њ—З–љ–Њ –і–ї–Є—В–µ–ї—М–љ—Л–є –њ–µ—А–Є–Њ–і, –Є —Г –ї—О–±–Њ–≥–Њ —З–µ–ї–Њ–≤–µ–Ї–∞ –µ—Б—В—М –≤—А–µ–Љ—П –і–ї—П —В–Њ–≥–Њ, —З—В–Њ–±—Л —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М —Н—В–Њ—В –≤–Є—А—Г—Б –Є –Ї–∞–Ї-—В–Њ –Њ—В—А–µ–∞–≥–Є—А–Њ–≤–∞—В—М.
–°–Ї—А–Є–љ–Є–љ–≥ –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞
–£ –љ–∞—Б –≤ —Б—В—А–∞–љ–µ –Њ—А–≥–∞–љ–Є–Ј–Њ–≤–∞–љ —Ж–Є—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є —Б–Ї—А–Є–љ–Є–љ–≥, –Ї–Њ—В–Њ—А—Л–є –њ–Њ–і—А–∞–Ј—Г–Љ–µ–≤–∞–µ—В –µ–ґ–µ–≥–Њ–і–љ–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –ґ–µ–љ—Й–Є–љ –љ–∞ —А–∞–Ї–Њ–≤—Л–µ –Ї–ї–µ—В–Ї–Є —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є - –Љ–∞–Ј–Њ–Ї –љ–∞ –Њ–љ–Ї–Њ—Ж–Є—В–Њ–ї–Њ–≥–Є—О. –Р–Ї—Г—И–µ—А-–≥–Є–љ–µ–Ї–Њ–ї–Њ–≥ –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ –±–µ—А–µ—В —Ж–Є—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –Љ–∞—В–µ—А–Є–∞–ї —Б —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є - —Б–Њ—Б–Ї–Њ–± —Н–њ–Є—В–µ–ї–Є—П, –Є –≤—А–∞—З-—Ж–Є—В–Њ–ї–Њ–≥ –Њ—Ж–µ–љ–Є–≤–∞–µ—В –љ–∞–ї–Є—З–Є–µ –Є–ї–Є –Њ—В—Б—Г—В—Б—В–≤–Є–µ –њ—А–µ–і—А–∞–Ї–Њ–≤—Л—Е –Є —А–∞–Ї–Њ–≤—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є. –Т —Б–Њ–Њ—В–≤–µ—В—Б—В–≤–Є–Є —Б –њ—А–Є–Ї–∞–Ј–∞–Љ–Є –Ь–Є–љ–Ј–і—А–∞–≤–∞ –і–Њ–ї–ґ–љ–Њ –Њ–±—Б–ї–µ–і–Њ–≤–∞—В—М—Б—П –≤—Б—С –ґ–µ–љ—Б–Ї–Њ–µ –љ–∞—Б–µ–ї–µ–љ–Є–µ –µ–ґ–µ–≥–Њ–і–љ–Њ.
–Ь–µ–ґ–і—Г–љ–∞—А–Њ–і–љ—Л–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –Њ—В–ї–Є—З–∞—О—В—Б—П –Њ—В –љ–∞—И–Є—Е. –Ф–Њ 25 –ї–µ—В –љ–µ —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В –њ—А–Њ–≤–Њ–і–Є—В—М —Б–Ї—А–Є–љ–Є–љ–≥ –љ–∞ –≤–Є—А—Г—Б –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞ –Ї–∞–љ—Ж–µ—А–Њ–≥–µ–љ–љ–Њ–≥–Њ —А–Є—Б–Ї–∞, –њ–Њ—В–Њ–Љ—Г, —З—В–Њ 80% –ґ–µ–љ—Й–Є–љ, –љ–∞—З–Є–љ–∞—П –њ–Њ–ї–Њ–≤—Г—О –ґ–Є–Ј–љ—М, –Є–љ—Д–Є—Ж–Є—А—Г—О—В—Б—П —Н—В–Є–Љ –≤–Є—А—Г—Б–Њ–Љ. –Э–Њ —Н—В–Њ –љ–µ –Њ–Ј–љ–∞—З–∞–µ—В, —З—В–Њ —Н—В–Є –ґ–µ–љ—Й–Є–љ—Л –∞–≤—В–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є –њ–Њ–њ–∞–і–∞—О—В –≤ –≥—А—Г–њ–њ—Г —А–Є—Б–Ї–∞ –њ–Њ —А–∞–Ј–≤–Є—В–Є—О —А–∞–Ї–∞ —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є –≤ –±—Г–і—Г—Й–µ–Љ. –І–µ—А–µ–Ј –њ–Њ–ї—В–Њ—А–∞-–і–≤–∞ –≥–Њ–і–∞ –њ–Њ—З—В–Є —Г 90 % —Н—В–Є—Е –ґ–µ–љ—Й–Є–љ –Є–Љ–Љ—Г–љ–љ–∞—П —Б–Є—Б—В–µ–Љ–∞ —Б–Њ–±—Б—В–≤–µ–љ–љ—Л–Љ–Є —Б–Є–ї–∞–Љ–Є –Є–Ј–±–∞–≤–ї—П–µ—В—Б—П –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞. –Ґ–Њ –µ—Б—В—М –і–Њ 25 –ї–µ—В –љ–µ—В —Б–Љ—Л—Б–ї–∞ —Б–і–∞–≤–∞—В—М –∞–љ–∞–ї–Є–Ј –љ–∞ –≤–Є—А—Г—Б –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞, —Н—В–Њ –њ–Њ–Ј–Є—Ж–Є—П –Т–Ю–Ч.
–І—В–Њ –Ї–∞—Б–∞–µ—В—Б—П –Љ–µ—В–Њ–і–Њ–≤ —Б–Ї—А–Є–љ–Є–љ–≥–∞ - —Н—В–Њ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Н—В–∞–њ–Њ–≤. –Я–µ—А–≤—Л–є —Н—В–∞–њ – —Н—В–Њ —Ж–Є—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є —Б–Ї—А–Є–љ–Є–љ–≥ —Б –Т–Я–І-—Б–Ї—А–Є–љ–Є–љ–≥–Њ–Љ. –°–ї–µ–і—Г—О—Й–Є–є —Н—В–∞–њ – —Н—В–Њ –Ї–Њ–ї—М–њ–Њ—Б–Ї–Њ–њ–Є—П.:
–Ъ–Њ–ї—М–њ–Њ—Б–Ї–Њ–њ–Є—П ––Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є –њ–Њ–і –±–Њ–ї—М—И–Є–Љ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –і–≤—Г—Е —А–∞—Б—В–≤–Њ—А–Њ–≤: —Н—В–Њ –њ—А–Њ–±–∞ —Б —Г–Ї—Б—Г—Б–љ–Њ–є –Ї–Є—Б–ї–Њ—В–Њ–є, –Ї–Њ—В–Њ—А–∞—П –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л—П–≤–Є—В—М —Г—З–∞—Б—В–Ї–Є –∞—Ж–µ—В–Њ–±–µ–ї–Њ–≥–Њ —Н–њ–Є—В–µ–ї–Є—П, –Ї–Њ—В–Њ—А—Л–µ –љ–∞–Є–±–Њ–ї–µ–µ –њ–Њ–і–Њ–Ј—А–Є—В–µ–ї—М–љ—Л –≤ –њ–ї–∞–љ–µ –њ–Њ—А–∞–ґ–µ–љ–Є—П –њ—А–µ–і—А–∞–Ї–Њ–≤—Л–Љ–Є –Є —А–∞–Ї–Њ–≤—Л–Љ–Є –њ—А–Њ—Ж–µ—Б—Б–∞–Љ–Є, –Є –њ—А–Њ–±–∞ —Б —А–∞—Б—В–≤–Њ—А–Њ–Љ –Ы—О–≥–Њ–ї—П, –Ї–Њ—В–Њ—А—Л–є –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л—П–≤–Є—В—М –љ–∞–ї–Є—З–Є–µ –љ–µ–Њ–Ї—А–∞—И–Є–≤–∞—О—Й–Є—Е—Б—П —Г—З–∞—Б—В–Ї–Њ–≤. –Ґ–µ —Г—З–∞—Б—В–Ї–Є, –Ї–Њ—В–Њ—А—Л–µ –ї–Є—И–µ–љ—Л –≥–ї–Є–Ї–Њ–≥–µ–љ–∞, —В–Њ –µ—Б—В—М –Є–Ј–љ–∞—З–∞–ї—М–љ–Њ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ —Г—З–∞—Б—В–Ї–Є – –∞ –Љ–Њ–ґ–µ—В –±—Л—В—М –ї—О–±–∞—П –њ—А–Є—З–Є–љ–∞ - –≤–Њ—Б–њ–∞–ї–µ–љ–Є–µ, –≤–Є—А—Г—Б –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞, –њ—А–µ–і—А–∞–Ї–Њ–≤—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —В—А–∞–≤–Љ–∞ - —Н—В–Є —Г—З–∞—Б—В–Ї–Є –±—Г–і—Г—В –ї–Є—И–µ–љ—Л –≥–ї–Є–Ї–Њ–≥–µ–љ–∞, –Њ–љ–Є –љ–µ –Њ–Ї—А–∞—И–Є–≤–∞—О—В—Б—П.
–Т—А–∞—З —Д–Є–Ї—Б–Є—А—Г–µ—В –≤—Б–µ –≤ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–Љ –Ї–Њ–ї—М–њ–Њ—Б–Ї–Њ–њ–Є—З–µ—Б–Ї–Њ–Љ –њ—А–Њ—В–Њ–Ї–Њ–ї–µ, –Є –≤—Л–і–∞–µ—В –ґ–µ–љ—Й–Є–љ–µ –Ј–∞–Ї–ї—О—З–µ–љ–Є–µ –њ–Њ —А–µ–Ј—Г–ї—М—В–∞—В–∞–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Ш —Г–ґ–µ –љ–∞ –Њ—Б–љ–Њ–≤–∞–љ–Є–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П, –µ—Б–ї–Є –µ—Б—В—М –Є–Ј–Љ–µ–љ–µ–љ–Є—П –љ–∞ —И–µ–є–Ї–µ –Љ–∞—В–Ї–Є, —Б–ї–µ–і—Г—О—Й–Є–є —Н—В–∞–њ – —Н—В–Њ –±–Є–Њ–њ—Б–Є—П. –С–Є–Њ–њ—Б–Є—П – —Н—В–Њ –Є–Ј—К—П—В–Є–µ –Ї—Г—Б–Њ—З–Ї–∞ —В–Ї–∞–љ–Є, –±–Њ–ї–µ–µ –≥–ї—Г–±–Њ–Ї–Њ–µ, –љ–µ–ґ–µ–ї–Є —Ж–Є—В–Њ–ї–Њ–≥–Є—П.
–Ъ–Њ–ї—М–њ–Њ—Б–Ї–Њ–њ–Є—О –љ–∞–і–Њ –њ—А–Њ—Е–Њ–і–Є—В—М –µ–ґ–µ–≥–Њ–і–љ–Њ, —Г—З–Є—В—Л–≤–∞—П, —Б–Ї–Њ–ї—М–Ї–Њ –њ—А–Њ–±–ї–µ–Љ —Б —Н—В–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є –љ–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М.
–Т–∞–Ї—Ж–Є–љ–∞—Ж–Є—П –Њ—В –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞
–Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М —Б—Г—Й–µ—Б—В–≤—Г–µ—В –і–≤–µ –≤–∞–Ї—Ж–Є–љ—Л –Њ—В –Т–Я–І – –¶–µ—А–≤–∞—А–Є–Ї—Б –Є –У–∞—А–і–∞—Б–Є–ї. –≠—В–Є –і–≤–µ –≤–∞–Ї—Ж–Є–љ—Л –Њ—В–ї–Є—З–∞—О—В—Б—П –њ–Њ —В–Њ—З–Ї–∞–Љ –њ—А–Є–ї–Њ–ґ–µ–љ–Є—П. –Ю—Б–љ–Њ–≤–љ—Л–µ –і–≤–∞ –≤–Є—А—Г—Б–∞, –Ї–Њ—В–Њ—А—Л–µ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞—О—В —Н—В–Є –≤–∞–Ї—Ж–Є–љ—Л - 16 –Є 18. –Ґ–Њ –µ—Б—В—М 70 % –≤—Б–µ—Е —А–∞–Ї–Њ–≤ —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є –Љ—Л –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ–Љ, –≤–∞–Ї—Ж–Є–љ–Є—А—Г—П —Н—В–Є–Љ–Є –і–≤—Г–Љ—П –≤–∞–Ї—Ж–Є–љ–∞–Љ–Є.
–У–∞—А–і–∞—Б–Є–ї – –Ї–≤–∞–і—А–Є–≤–∞–ї–µ–љ—В–љ–∞—П –≤–∞–Ї—Ж–Є–љ–∞, —В–Њ –µ—Б—В—М –Ї—А–Њ–Љ–µ 16 –Є 18 —В–Є–њ–Њ–≤ –Њ–љ–∞ –њ—А–µ–і–Њ—В–≤—А–∞—Й–∞–µ—В –љ–µ–Њ–љ–Ї–Њ–≥–µ–љ–љ—Л–µ 6 –Є 11 —В–Є–њ—Л –Т–Я–І, –Ї–Њ—В–Њ—А—Л–µ —Г—З–∞—Б—В–≤—Г—О—В –≤ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є–Є –Њ–љ–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л—Е –±–Њ—А–Њ–і–∞–≤–Њ–Ї, –Ї–Њ–љ–і–Є–ї–Њ–Љ, –Ї–Њ—В–Њ—А—Л–µ, –Ї—Б—В–∞—В–Є, —П–≤–ї—П—О—В—Б—П –њ—А–Є—З–Є–љ–Њ–є –љ–µ–њ—А–Є—П—В–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞ —Г –і–µ—В–µ–є – —Б–Є–љ–і—А–Њ–Љ–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ–∞—В–Њ–Ј–∞ –≥–Њ—А—В–∞–љ–Є, —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–µ–≥–Њ —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ–Њ–≥–Њ –њ–∞–њ–Є–ї–ї–Њ–Љ–∞—В–Њ–Ј–∞. –Ф–µ—В–Є—И–Ї–Є, –Ї–Њ—В–Њ—А—Л–µ —А–Њ–і–Є–ї–Є—Б—М —Г –Љ–∞—В–µ—А–µ–є —Б –Т–Я–І, –њ–Њ–ї—Г—З–∞—О—В –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ 6, 11 —В–Є–њ–Њ–Љ.
–¶–µ—А–≤–∞—А–Є–Ї—Б – –≤–∞–Ї—Ж–Є–љ–∞ –њ—А–Њ—В–Є–≤ –і–≤—Г—Е —В–Є–њ–Њ–≤: 16, 18.
–Т –°–Њ–µ–і–Є–љ–µ–љ–љ—Л—Е –®—В–∞—В–∞—Е –Р–Љ–µ—А–Є–Ї–Є, –≤ –Х–≤—А–Њ–њ–µ —Г–ґ–µ –Њ–і–Њ–±—А–µ–љ–∞ 9-–≤–∞–ї–µ–љ—В–љ–∞—П –≤–∞–Ї—Ж–Є–љ–∞, –Ї–Њ—В–Њ—А–∞—П –Њ—Е–≤–∞—В—Л–≤–∞–µ—В –њ—А–∞–Ї—В–Є—З–µ—Б–Ї–Є –≤–µ—Б—М —Б–њ–µ–Ї—В—А –Њ–љ–Ї–Њ–≥–µ–љ–љ—Л—Е –≤–Є—А—Г—Б–Њ–≤ – 16, 18, 45, 52, 58, 31, 33 –Є —А—П–і –і—А—Г–≥–Є—Е. –Т–Њ—В —Н—В–Є –Њ—Б–љ–Њ–≤–љ—Л–µ –Ї–∞–љ—Ж–µ—А–Њ–≥–µ–љ–љ—Л–µ –≤–Є—А—Г—Б—Л, –Њ—Б–љ–Њ–≤–љ—Л–µ –Њ–њ–∞—Б–љ—Л–µ –≤–Є—А—Г—Б—Л.
–І—В–Њ –Ї–∞—Б–∞–µ—В—Б—П —Б—А–Њ–Ї–Њ–≤ –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є–Є. –Т–Њ–Ј—А–∞—Б—В, –Ї–Њ–≥–і–∞ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –њ—А–Њ–≤–µ—Б—В–Є –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є—О, – —Б 11 –і–Њ 13 –ї–µ—В. –Ь–Њ–ґ–љ–Њ —Б 9-–ї–µ—В–љ–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞. –°—З–Є—В–∞–µ—В—Б—П, —З—В–Њ –≤–∞–Ї—Ж–Є–љ—Г –љ—Г–ґ–љ–Њ –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞—В—М –і–Њ –љ–∞—З–∞–ї–∞ –њ–Њ–ї–Њ–≤–Њ–є –ґ–Є–Ј–љ–Є, —Н—В–Њ –њ—А–Є–љ—Ж–Є–њ–Є–∞–ї—М–љ–Њ, —В–Њ –µ—Б—В—М –і–Њ –Љ–Њ–Љ–µ–љ—В–∞ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П. –Т —Н—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –±–Њ–ї—М—И–µ –Є–Љ–Љ—Г–љ–Њ–≥–µ–љ–љ–Њ—Б—В—М –Њ—А–≥–∞–љ–Є–Ј–Љ–∞.
–≠—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –≤–∞–Ї—Ж–Є–љ –Њ—З–µ–љ—М –≤—Л—Б–Њ–Ї–∞—П, –љ–∞–±–ї—О–і–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ–Њ—Б—В–Є –љ–∞ 90% –Є –±–Њ–ї–µ–µ.
–Ш —В–∞, –Є –і—А—Г–≥–∞—П –≤–∞–Ї—Ж–Є–љ–∞ –њ–Њ–і—А–∞–Ј—Г–Љ–µ–≤–∞–µ—В —В—А–µ—Е–Ї—А–∞—В–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ: –њ–µ—А–≤–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ, —З–µ—А–µ–Ј –і–≤–∞ –Љ–µ—Б—П—Ж–∞ –Є —З–µ—А–µ–Ј —И–µ—Б—В—М –Љ–µ—Б—П—Ж–µ–≤. –°–µ–≥–Њ–і–љ—П —А–∞—Б—Б–Љ–∞—В—А–Є–≤–∞—О—В —Б–Њ–Ї—А–∞—Й–µ–љ–Є–µ —Н—В–Њ–≥–Њ —А–µ–ґ–Є–Љ–∞ –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є–Є - –і–≤–µ –Є–љ—К–µ–Ї—Ж–Є–Є –≤–∞–Ї—Ж–Є–љ—Л –Є–ї–Є –і–∞–ґ–µ –Њ–і–љ–∞ —Г–ґ–µ –≤ –Ї–∞–Ї–Њ–є-—В–Њ —Б—В–µ–њ–µ–љ–Є –Ј–∞—Й–Є—Й–∞–µ—В –Њ—В –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞, –љ–Њ –Њ—Д–Є—Ж–Є–∞–ї—М–љ–Њ –Љ—Л —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ–Љ —В—А–µ—Е—Н—В–∞–њ–љ—Г—О –Є–Љ–Љ—Г–љ–Є–Ј–∞—Ж–Є—О: 0-2-6, —В–∞–Ї–∞—П —Б—Е–µ–Љ–∞.
–Я–Њ–±–Њ—З–љ—Л–µ –љ–µ–ґ–µ–ї–∞—В–µ–ї—М–љ—Л–µ —П–≤–ї–µ–љ–Є—П —Г–Ї–ї–∞–і—Л–≤–∞—О—В—Б—П –≤ —В–µ —А–∞–Љ–Ї–Є, –Ї–Њ—В–Њ—А—Л–µ –µ—Б—В—М –њ—А–Є –њ—А–Њ–≤–µ–і–µ–љ–Є–Є –ї—О–±–Њ–є –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є–Є - –ї–Є—Е–Њ—А–∞–і–Ї–∞, –Ї–∞–Ї–Њ–µ-—В–Њ –њ–Њ–Ї—А–∞—Б–љ–µ–љ–Є–µ, –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –≤ –Њ–±–ї–∞—Б—В–Є –≤–≤–µ–і–µ–љ–Є—П. –Ґ–Њ –µ—Б—В—М –љ–Є—З–µ–≥–Њ —Б–≤–µ—А—Е —В–Њ–≥–Њ, —З—В–Њ –±—Л–≤–∞–µ—В –Њ—В –Њ–±—Л—З–љ–Њ–є –њ—А–Є–≤–Є–≤–Ї–Є, –Љ—Л –Ј–і–µ—Б—М –љ–µ –Њ–ґ–Є–і–∞–µ–Љ.
–Ь–Њ–ґ–љ–Њ –ї–Є –Є–Ј–ї–µ—З–Є—В—М—Б—П –Њ—В –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞?
–Ь–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Т–Я–І-–Є–љ—Д–µ–Ї—Ж–Є–Є –љ–µ—В. –Э–∞ —Б–µ–≥–Њ–і–љ—П—И–љ–Є–є –і–µ–љ—М –љ–Є–Ї–∞–Ї–Є–µ –њ—А–µ–њ–∞—А–∞—В—Л, –љ–Є–Ї–∞–Ї–Є–µ –Є–Љ–Љ—Г–љ–Њ–Љ–Њ–і—Г–ї—П—В–Њ—А—Л, –љ–Є–Ї–∞–Ї–Є–µ –њ—А–Њ—В–Є–≤–Њ–≤–Є—А—Г—Б–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л –љ–∞ –Т–Я–І –љ–µ –і–µ–є—Б—В–≤—Г—О—В. –Т—Б–µ, —З—В–Њ –Љ—Л –Є–Љ–µ–µ–Љ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М –ї–µ—З–Є—В—М – —Н—В–Њ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –≤–Є—А—Г—Б–∞, –Ї–Њ–≥–і–∞ –≤–Є—А—Г—Б —Г–ґ–µ –Є–љ—В–µ–≥—А–Є—А–Њ–≤–∞–ї—Б—П –≤ –Ї–ї–µ—В–Ї–Є, –Ї–Њ–≥–і–∞ –Њ–љ –љ–∞—З–∞–ї —Б–Є–љ—В–µ–Ј –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –±–µ–ї–Ї–Њ–≤, –Ї–Њ–≥–і–∞ –њ–Њ—И–µ–ї –њ—А–Њ—Ж–µ—Б—Б –љ–µ–Ї–Њ–љ—В—А–Њ–ї–Є—А—Г–µ–Љ–Њ–≥–Њ –і–µ–ї–µ–љ–Є—П. –Т —Н—В–Њ—В –Љ–Њ–Љ–µ–љ—В –Љ—Л –Љ–Њ–ґ–µ–Љ –њ–Њ–Љ–Њ—З—М, —Г–і–∞–ї–Є–≤ —А–∞–Ј–љ—Л–Љ–Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є–Љ–Є —Б–њ–Њ—Б–Њ–±–∞–Љ–Є, –і–µ—Б—В—А—Г–Ї—В–Є–≤–љ—Л–Љ–Є –Љ–µ—В–Њ–і–∞–Љ–Є –≤–Њ—В –Њ—З–∞–≥–Є –≤ –љ–∞–і–µ–ґ–і–µ, —З—В–Њ –Љ—Л –њ–Њ–Љ–Њ–ґ–µ–Љ –Є–Љ–Љ—Г–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ –Є–Ј–±–∞–≤–Є—В—М—Б—П –Њ—В –≤–Є—А—Г—Б–∞. –Ґ–∞–Ї–ґ–µ –Љ—Л –Љ–Њ–ґ–µ–Љ –ї–µ—З–Є—В—М –Ї–Њ–љ–і–Є–ї–Њ–Љ—Л, –њ–∞–њ–Є–ї–ї–Њ–Љ—Л. –Т –Њ—В–љ–Њ—И–µ–љ–Є–Є –њ–∞–њ–Є–ї–ї–Њ–Љ –µ—Б—В—М –Њ–і–Є–љ –њ—А–µ–њ–∞—А–∞—В – –Ш–Љ–Є–Ї–≤–Є–Љ–Њ–і, –њ—А–µ–њ–∞—А–∞—В –Є–љ—В–µ—А—Д–µ—А–Њ–љ–∞, –Ї–Њ—В–Њ—А—Л–є –љ–∞–Ј–љ–∞—З–∞–µ—В—Б—П –њ–Њ –Њ–њ—А–µ–і–µ–ї–µ–љ–љ–Њ–є —Б—Е–µ–Љ–µ. –Х–≥–Њ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ—Б—В—М –∞–±—Б–Њ–ї—О—В–љ–Њ –і–Њ–Ї–∞–Ј–∞–љ–∞. –Х–≥–Њ –Љ–Њ–ґ–љ–Њ –њ—А–Є–љ–Є–Љ–∞—В—М –њ—А–Є –њ–∞–њ–Є–ї–ї–Њ–Љ–∞—В–Њ–Ј–µ, –њ—А–Є –љ–∞–ї–Є—З–Є–Є –∞–љ–Њ–≥–µ–љ–Є—В–∞–ї—М–љ—Л—Е –±–Њ—А–Њ–і–∞–≤–Њ–Ї. –Ф–ї–Є—В–µ–ї—М–љ—Л–є –Ї—Г—А—Б –ї–µ—З–µ–љ–Є—П – –њ–Њ—З—В–Є —И–µ—Б—В—М –љ–µ–і–µ–ї—М, –љ–Њ —Н—В–Њ –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–є –Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–є –њ—А–µ–њ–∞—А–∞—В, –≤ –Њ—В–љ–Њ—И–µ–љ–Є–Є –Ї–Њ—В–Њ—А–Њ–≥–Њ –Љ–Њ–ґ–љ–Њ —Б–Ї–∞–Ј–∞—В—М: –і–∞, –Љ—Л –ї–µ—З–Є–Љ –њ—А–Њ—П–≤–ї–µ–љ–Є—П –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞.
–†–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–µ –≤–Є—А—Г—Б–∞ –њ–∞–њ–Є–ї–ї–Њ–Љ—Л —З–µ–ї–Њ–≤–µ–Ї–∞
–Я–µ—А–≤–Њ–µ – —Н—В–Њ –µ–ґ–µ–≥–Њ–і–љ—Л–є –Њ—Б–Љ–Њ—В—А —Г –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–∞, —Н—В–Њ –Њ—З–µ–љ—М —Н—Д—Д–µ–Ї—В–Є–≤–љ–∞—П –Љ–µ—А–∞ –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є. –° –Т–Я–І-—Б–Ї—А–Є–љ–Є–љ–≥–Њ–Љ – —Б 25 –ї–µ—В, —Б —Ж–Є—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–Љ —Б–Ї—А–Є–љ–Є–љ–≥–Њ–Љ, –Ї–∞–Ї –њ–Њ–ї–Њ–ґ–µ–љ–Њ, –µ–ґ–µ–≥–Њ–і–љ–Њ. –°–ї–µ–і—Г—О—Й–Є–є –Љ–Њ–Љ–µ–љ—В – –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –±–∞—А—М–µ—А–љ—Л—Е –Љ–µ—В–Њ–і–Њ–≤ –Ї–Њ–љ—В—А–∞—Ж–µ–њ—Ж–Є–Є, —Е–Њ—В—П —Н—В–Њ –љ–µ –≤—Б–µ–≥–і–∞ –Ј–∞—Й–Є—Й–∞–µ—В, —Г–≤—Л –Є –∞—Е, –Њ—В —А–∞–Ї–∞ —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є, –Њ—В –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є—П. –Т–Њ–њ—А–Њ—Б —Б –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є–µ–є –љ–∞–і–Њ —А–µ—И–∞—В—М –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ —Г–ґ–µ –љ–∞ –њ—А–Є–µ–Љ–µ —Г –≤—А–∞—З–∞
–Я–Њ –Љ–∞—В–µ—А–Є–∞–ї–∞–Љ –њ—А–Њ–≥—А–∞–Љ–Љ—Л «–Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Є–є –Ї–Њ–љ—Б–Є–ї–Є—Г–Љ» –љ–∞ –†–∞–і–Є–Њ –Ь–µ–і–Є–∞–Љ–µ—В—А–Є–Ї—Б.
–Я—А–Є–≥–ї–∞—И–µ–љ–љ—Л–є —Н–Ї—Б–њ–µ—А—В - –Ъ–∞—А–Є–љ–∞ –С–Њ–љ–і–∞—А–µ–љ–Ї–Њ, –∞–Ї—Г—И–µ—А-–≥–Є–љ–µ–Ї–Њ–ї–Њ–≥, –њ—А–µ–њ–Њ–і–∞–≤–∞—В–µ–ї—М –Ї–∞—Д–µ–і—А—Л –∞–Ї—Г—И–µ—А—Б—В–≤–∞ –Є –≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Є–Є –ї–µ—З–µ–±–љ–Њ–≥–Њ —Д–∞–Ї—Г–ї—М—В–µ—В–∞ –†–Э–Ш–Ь–£ –Є–Љ. –Я–Є—А–Њ–≥–Њ–≤–∞, –≤–µ–і—Г—Й–Є–є –∞–Ї—Г—И–µ—А-–≥–Є–љ–µ–Ї–Њ–ї–Њ–≥ —Б–µ—В–Є –Ї–ї–Є–љ–Є–Ї «–Ф–Њ–Ї—В–Њ—А –Ю–Ч–Ю–Э», –Ї.–Љ.–љ.